הפרעות קצב איטיות
ברדיקרדיה היא מצב רפואי המאופיין בקצב לב איטי. ברדיקרדיה מוגדרת כקצב לב נמוך מ60 פעימות לדקה בקרב מבוגרים. הפרעת קצב איטית עלולה להוביל לזרימת דם לא מספקת למוח ולאיברים חיוניים אחרים, ולגרום לתסמינים ולסיבוכים שונים.
מה זה ברדיקרדיה (Bradycardia)?
ברדיקרדיה היא קצב לב איטי (פחות מ-60 פעימות לדקה). קיימים מספר רב של גורמים לברדיקרדיה: חלקם נובעים מפעילות לא תקינה של הקוצב הטבעי של הלב (קשרית הגת, SA node) וחלקם מבעיה במערכת ההולכה. כאשר קיימת בעיה בקשרית-הגת, הקשרית שולחת גירויים חשמליים בתדירות נמוכה מדי, קצב הלב יורד ולעיתים מתעוררים מוקדים משניים של קצב איטי בפרוזדורים או בחדרים, אלו מונעים דום-לב מוחלט. לחילופין, כאשר מקור הבעיה במערכת ההולכה קיים למעשה חסם שאינו מאפשר את העברת הגירוי החשמלי מהפרוזדור אל החדר. כתוצאה מכך ישנה פעילות איטית של החדרים וקצב הלב איטי, וזאת למרות שהקצב בפרוזדורים תקין.
במקרים רבים קצב הלב האיטי אינו בא לידי ביטוי מבחינת תסמינים (תחושה) והינו ממצא אקראי בבדיקת אק"ג או הולטר לב. אך במצבים בהם קצב הלב הינו איטי מאד, עד כדי כך שהלב אינו מזרים מספיק דם לגוף יכולים להופיע תסמינים כמו חולשה, התעלפות, או כמעט-התעלפות, דפיקות לב או תחושה של החסרת פעימה. בכל מקרה, בו יש ממצא של דופק איטי, מומלץ להיוועץ עם קרדיולוג מומחה בטפול בהפרעות קצב לגבי דרך הטיפול או המעקב הדרוש.
מצב בו הגירוי החשמלי הנוצר בקשרית הגת אינו מגיע לחדרים בשל מחלה של מערכת ההולכה החשמלית נקרא חסם עלייתי חדרי (A-V block). קיימות מספר דרגות חומרה של מחלה זו.
דרגות חומרה של ברדיקרדיה - חסם עלייתי-חדרי:
חסם עלייתי-חדרי מדרגה ראשונה: במצב זה, קיימת האטה במעבר הגירוי החשמלי מהפרוזדורים אל החדרים. מצב זה קל יחסית ובדרך כלל אינו גורם לירידה בקצב הלב - ולכן אינו דורש טיפול.
חסם עלייתי-חדרי מדרגה שניה: במצב זה, מערכת ההולכה בין הפרוזדורים לחדרים אינה מסוגלת להעביר את כל הגירויים החשמליים וחלק מהגירויים נחסמים ולא מצליחים לעבור ולגרום לחדרים להתכווץ ולהזרים דם אל הגוף. קצב התכווצות הפרוזדורים במצב זה תקין, אולם קצב התכווצות החדרים נמוך מדי. מצב זה, בתלות במיקום החסם, עלול לחייב טיפול.
חסם עלייתי-חדרי מדרגה שלישית: במצב זה קיימת חסימה מלאה של מעבר הגירויים החשמליים מהפרוזדורים אל החדרים. הפרוזדורים מתכווצים בקצב תקין, אולם מערכת ההולכה הפרוזדורית-חדרית או צרור ההולכה ע"ש היס אינם מעבירים את הגירויים החשמליים אל החדרים. בשלב זה נכנסים לפעולה מקורות קצב אחרים בחדרים ושולחים גירויים חשמליים בתדירות נמוכה הגורמים לחדרים להתכווץ ולהזרים דם אל הגוף. אולם, התדירות נמוכה, ועל כן קצב הלב איטי מאוד. מצב זה מחייב טיפול, לעיתים מיידי.
מה עשוי לגרום למצב של דופק נמוך?
ישנם גורמים שונים, חלקם קשורים ללב ואחרים לא, לרבות:
- גיל - ככל שמזדקנים, מתפתחים באופן טבעי שינויים בשריר הלב, שיכולים לפגוע במערכת החשמלית של הלב ולהאט את קצב הלב.
- נזק לרקמת הלב - התקף לב או מחלת לב עלולים לפגוע ברקמה, וכך להשפיע על המערכת החשמלית.
- מומי לב מולדים - יש אנשים שנולדים עם מצבים המשפיעים על קצב הלב שלהם.
- חוסר איזון של אלקטרוליטים - כמות לא מאוזנת של מינרלים, כמו אשלגן וסידן, יכולה להשפיע על תפקוד הלב.
- תת פעילות בלוטת התריס - רמות נמוכות של הורמון בלוטת התריס עשויות להאט את קצב הלב.
- תרופות מסוימות - ישנן תרופות המיועדות להאטת קצב הלב, כמו חוסמי בטא.
תסמינים של דופק איטי
- עייפות - תחושה יוצאת דופן של עייפות או חולשה.
- סחרחורת או ערפול - במיוחד בעת עמידה.
- התעלפות - או מצב קרוב להתעלפות, עקב זרימת דם נמוכה למוח.
- קוצר נשימה - גם במהלך פעילות שגרתית.
- כאבי חזה - עלולים להופיע אם הלב מתקשה לספק לגוף דם.
איך ניתן לאבחן דופק איטי - ברדיקרדיה?
ברדיקרדיה מאובחנת באמצעות בדיקת אק"ג, המתעדת את הפעילות החשמלית של הלב. לבירור נוסף, ניתן לבצע בדיקות כמו הולטר לב או אק"ג במאמץ, אשר מאפשרות לצפות בקצב הלב בתנאים שונים (כאשר הוא מתאמץ או לאורך יותר זמן).
סוגים שונים של ברדיקרדיה
יש להבחין בין ברדיקרדיה של חדרי הלב. לבין ברדיקרדיה פרוזדורית, אשר מתבטאת בסוגים הבאים:
- סינוס ברדיקרדיה - סוג שכיח של קצב לב איטי, אשר בדרך כלל אינו מזיק. נפוץ מאוד אצל ספורטאים.
- תסמונת הסינוס החולה - צומת הסינוס והעלייה, בו נקבע קצב הלב, אינו מצליח לשלוח דחפים כראוי. סוג זה נפוץ בעיקר בקרב קשישים.בנוסף, זה שכיח שקצב הלב מואט במנוחה ובעיקר בשינה.
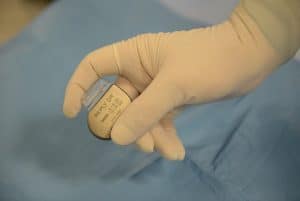
כיצד מטפלים במקרים של דופק נמוך – ברדיקרדיה?
הטיפול בברדיקרדיה הינו בד"כ השתלת קוצב-לב. קוצב לב הינו מכשיר המוחדר מתחת לעור ומחובר באמצעות אלקטרודות ללב (מספר האלקטרודות נקבע על פי סוג הבעיה). הניתוח מתבצע בד"כ תחת הרדמה מקומית ותרופות מטשטשות וכולל חתך קטן מעל בית החזה. מטרתו של הקוצב לטפל במטופלים עם קצב לב איטי, הנובע מהפרעות בקשרית הגת (SA node) או במערכת ההולכה החשמלית. לאחר השתלת הקוצב יש להגיע למעקב במרפאה בד"כ אחת ל-6 חודשים. אורך חיי הסוללה של המכשיר מגיע ל 7-8 שנים בתלות בסוג הקוצב והשימוש שנעשה בו. כאשר מגיע הזמן מחליפים את הקוצב ומחברים למעשה מכשיר חדש לאלקטרודות הקיימות.
כיום קיים קוצב חדש זעיר הנקרא Micra אשר גודלו כ-2 ס"מ בלבד, כעשירית מגודלם של קוצבים אחרים. הקוצב מושתל באמצעות צנתור ורידי פשוט דרך המפשעה תחת הרדמה מקומית. טכנולוגיה זו תורמת לצמצום משמעותי של סיבוכים הכרוכים בהשתלת קוצב רגיל, והיא איננה כרוכה ביצירת חתכים בליטות או צלקות באיזור בית החזה. לקוצב יש יכולת לשדר נתונים למערכת ניטור מרחוק. ה- Micra מהווה קפיצת דרך טכנולוגית, אולם בשלב זה מיועדת למטופלים עם סוג מסויים של הפרעת קצב. בעתיד הקרוב צפוייה הטכנולוגיה להשתכלל ולאפשר השתלה של מערכת קוצב זעירה בהתוויות נוספות.
מי נמצא בקבוצת הסיכון לברדיקרדיה?
אנשים מעל גיל 65, אנשים עם מחלות או בעיות לב ואנשים הנוטלים תרופות המשפיעות על קצב הלב - נמצאים בסיכון גבוה יותר. בנוסף, לספורטאים ואנשים פעילים מבחינה פיזית יש קצב לב איטי יותר באופן טבעי, שאינו בעייתי.
לסיכום
ברדיקרדיה לא תמיד מזיקה, אך יש לה פוטנציאל לשבש את החיים ולגרום לבעיות בריאותיות חמורות. חשוב לזהות את התסמינים ולפנות לייעוץ רפואי כאשר הם מופיעים, מתגברים או משתנים.
שאלות נפוצות - ברדיקרדיה ודופק נמוך
האם דופק נמוך של 55 פעימות לדקה נחשב למסוכן?
קצב לב של 55 אינו נחשב בדרך כלל למסוכן, אם אינו מלווה בסימפטומים או בבעיות אחרות, במיוחד אם אתם פעילים גופנית. עם זאת, אם מופיעים תסמינים כמו סחרחורת או עייפות, כדאי לבדוק את המצב.
אילו הפרעות קצב לב נוספות קיימות?
לצד ברדיקרדיה, ישנן הפרעות נפוצות אחרות בקצב הלב. למשל: פרפור פרוזדורים (קצב לב מהיר ולא סדיר), רפרוף פרוזדורים (קצב מהיר אך סדיר בפרוזדורים), טכיקרדיה חדרית (קצב לב מהיר שמקורו בחדרי הלב התחתונים).
מהם הסימפטומים של דופק נמוך?
סימפטומים נפוצים כוללים עייפות, סחרחורת, חולשה, קוצר נשימה, כאבים בחזה, ולעיתים רחוקות אפילו אובדן הכרה והתעלפות.
מהן הסיבות האפשריות לדופק נמוך?
דופק נמוך יכול להיגרם מבעיות לבביות כמו בעיה בקוצב הטבעי של הלב או במערכת ההולכה החשמלית ויכול להגרם גם מבעיות שאינן לבביות כמו תרופות, הפרעה בבלוטת התריס, חוסר איזון אלקטרוליטרי או שינויים הקשורים לגיל.
האם דופק נמוך מסוכן?
ברוב המקרים, דופק נמוך אינו מהווה סכנה אם אין תסמינים נלווים. עם זאת, במקרים מסוימים הוא עלול להעיד על בעיה רפואית ודורש בירור.
מתי יש לפנות לעזרה רפואית עקב דופק נמוך?
יש לפנות לרופא כאשר הדופק הנמוך מלווה בסימפטומים כמו סחרחורות, עילפון, עייפות או אי-נוחות בחזה.
כיצד מאבחנים דופק נמוך?
בשלב הראשוני אבחון דופק נמוך כולל בדיקה גופנית ובדיקת א.ק.ג. המשך הבירור יכול לדרוש ניטור הולטר או מבחן מאמץ.
מהן אפשרויות הטיפול בדופק נמוך?
הטיפול תלוי בגורם לדופק הנמוך. כאשר ניתן לטפל בגורם (להפסיק תרופות מסויימות, לאזן את בלוטת התריס) מטפלים בגורם ועוקבים. כאשר אין גורם משני והדופק הנמוך מלווה בסמפטומים, נדרשת השתלת קוצב לב מלאכותי.
האם דופק נמוך יכול להיות תורשתי?
במקרים נדירים, דופק נמוך יכולה להיות תורשתי עקב מוטציות גנטיות המשפיעות על מערכת ההולכה החשמלית של הלב.
האם קיים קשר בין דופק נמוך ולחץ דם נמוך?
למרות ששניהם יכולים לגרום לתסמינים דומים, דופק נמוך ולחץ דם נמוך הן בעיות נפרדות הדורשות אבחון וטיפול ספציפיים.
כיצד משפיע הגיל על הסיכון לפתח דופק נמוך?
עם העלייה בגיל, חלה הזדקנות טבעית של המערכת החשמלית של הלב, מה שמגביר את הסיכון לברדיקרדיה.



